Muchos cambios en las piernas en las piernas pueden hacer que las personas piensen que tienen una infección fúngica de las uñas, desde un punto de vista médico, conocida como onicomicosis. La infección por hongos de las uñas a veces hace que la condición sea contagiosa o se asocia con una higiene deficiente. De hecho, hasta el 10% de todos los adultos tienen infecciones por uñas fúngicas. Este porcentaje aumenta al 20% de los adultos mayores de 60 años. De hecho, las uñas no de aspecto normalmente pueden ser causados por una serie de condiciones, incluida la infección de hongos, pero no limitados. Hay muchas otras razones por las cuales las uñas pueden verse diferentes.
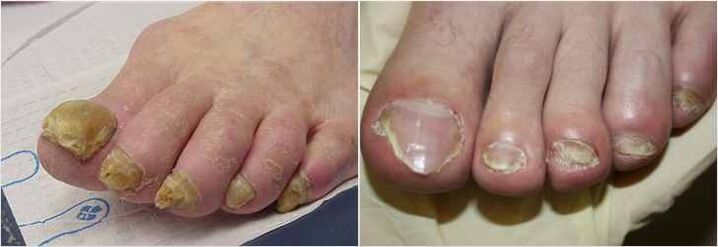
Tratamiento del hongo de las uñas
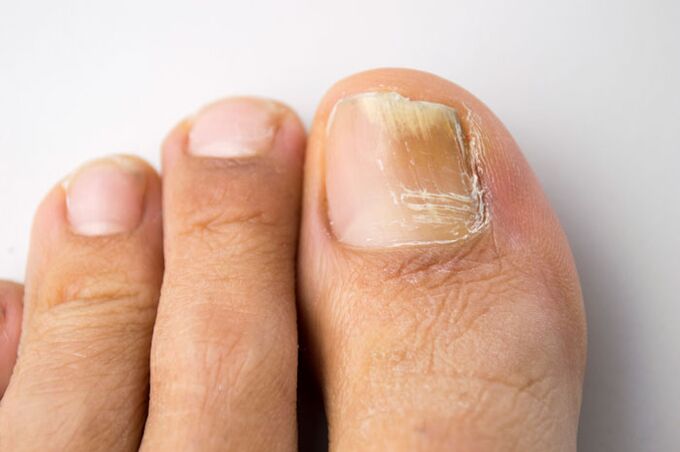
La onicomicosis es una infección por hongos, generalmente causada por un tipo especial de hongo, conocido como dermatofito. Dado que la mayoría de estas infecciones son relativamente superficiales, parece que los procedimientos actuales deberían funcionar bien. Esto no es así, porque la uña es relativamente impenetrable. Ejemplos de estados que a menudo se confunden con uñas de hongos incluyen amarillo (onicólisis), hematoma, uñas verdes (causadas por bacterias Pseudomonas), huesos (generalmente asociados con psoriasis), infección por uñas (vaporonicia) y lesiones tardías.
¿Qué otras condiciones se pueden tomar para las uñas fúngicas?
Aquí hay algunas otras condiciones que pueden ser en lugar de uñas de hongos:
Líneas y crestas: son comunes y pueden considerarse normales. Pueden empeorar durante el embarazo. Un gran surco en el centro de la uña puede ser causado por lesiones. Algunas personas pueden notar estos cambios después de la quimioterapia.
Niñas seniles: con la edad, las uñas se vuelven frágiles y desarrollan las crestas y la separación de las capas de uñas al final de la uña. Para evitar esto, es necesario usar soluciones y baños especiales.
Las uñas blancas o amarillentas pueden ocurrir debido a la onicólisis. Esto significa separar la placa de la base de la uña. El color que la forma es el aire debajo de la uña. El tratamiento consiste en cortar brevemente la placa, no limpiar debajo y pulir. Si necesita ocultar el color, debe esperar dos o tres meses. Onkelos constantes puede hacer que las uñas sean susceptibles a la infección por hongos. Las placas rojas o negras debido al hematoma o la sangre debajo de la uña, como regla, se producen por lesión. Si hay una mancha negra debajo de la uña, que no es causada por una lesión, debe visitar a un dermatólogo u ortopedista para asegurarse de que esto no sea melanoma (el tipo de cáncer de piel asociado con las células pigmentadas). La biopsia simple puede excluir malignidad (cáncer).
Las placas verdes pueden ser causadas por la bacteria de Pseudomonas, que crecen debajo del clavo, que está parcialmente separada de la base de la uña. Esta infección puede causar un olor desagradable de uñas. El tratamiento consiste en cortar las uñas brevemente cada cuatro semanas, no limpiar, pulir si necesita ocultar el color y esperar de dos a tres meses. También se recomienda evitar remojar las placas en cualquier agua (y secar completamente las piernas después del baño. Si el problema no ha desaparecido, hay recetas de drogas para el tratamiento que el médico le prescribe. Las uñas afectadas por la psoriasis también pueden ser marrones.
El edema y el enrojecimiento de la piel alrededor del clavo se llaman paronyquia. Esta es una infección de la piel en el fondo de la uña (cutícula). Si la infección es aguda (tiene un comienzo rápido), generalmente es causada por bacterias. Puede reaccionar a los baños calientes, pero es mejor no automedicarse, sino ver a un médico de inmediato. La paronichia crónica ocurre cuando la cutícula se inflama o se irrita con el tiempo. A veces, los hongos usan la piel dañada y la infectarán. La terapia comienza con el hecho de que la piel permanece seca y excretada del agua. Si el problema no desaparece, debe consultar a un médico. Los antibióticos no se usan a menudo, pero pueden ser necesarios con una infección grave.
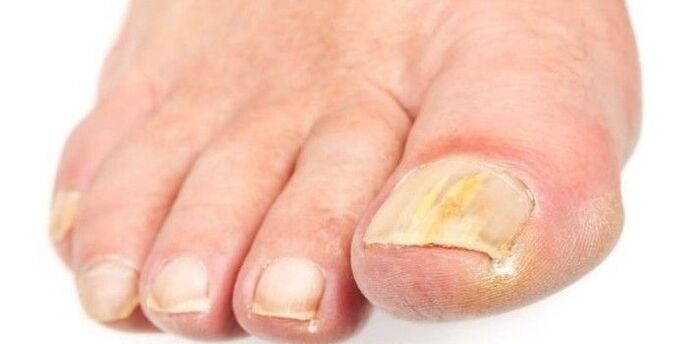
La lesión crónica de las uñas puede provocar daños en las uñas, lo que puede parecerse mucho a las uñas fúngicas. Algunas lesiones pueden causar cambios constantes que pueden imitar la aparición de uñas fúngicas. Microconidii Trichophyton hongo, que vive en el suelo y puede provocar infecciones fúngicas de la piel, el cabello o las uñas.
¿Qué causa infecciones por hongos y cuáles son algunos factores de riesgo?
En personas sanas normales, las infecciones fúngicas de las uñas son causadas con mayor frecuencia por un hongo, que cae en áreas húmedas. Las duchas comunales, como en el gimnasio o piscinas, fuentes comunes. La transición a las uñas que usan la limpieza inadecuada de las herramientas (por ejemplo, Clipper, Filletes y Baños para los Pies), además de la vida con los miembros de la familia que tienen enfermedades fúngicas, también son factores de riesgo. Se demostró que los atletas son más susceptibles al hongo de la uña.
Se supone que esto se debe al hecho de que las botas densamente ajustadas y sudorosas asociadas con la lesión repetida de las uñas en las piernas. La presencia de cargas deportivas hace que sea más probable que el hongo infecte las uñas en las piernas. La lesión repetida también debilita la placa, lo que la hace más susceptible a la infección por hongos. Estos incluyen todo lo que empeora el sistema inmune puede hacer que una persona sea propensa a la infección con un hongo. Estos incluyen afecciones como el SIDA, la diabetes, el cáncer, la psoriasis o la adopción de cualquier inmunosupresor, como los esteroides.
¿Son contagiosas las uñas fúngicas?
Aunque el hongo debe obtenerse en algún lugar, no es muy contagioso. Es tan común que encontrar más de una persona en una familia que tenga esto no es más que una coincidencia accidental. El hongo se puede transmitir de persona a persona, pero solo con un contacto íntimo constante.
¿Qué son los síntomas de hongos y los signos de las uñas?
Aunque las uñas fúngicas suelen ser problemas cosméticos, algunos pacientes experimentan dolor e incomodidad. Estos síntomas pueden verse agravados por zapatos, actividad y adornos inadecuados. Hay muchos tipos de hongos que pueden afectar las uñas. Sin embargo, el más común, sin embargo, se llama Trichophyton Rubrum. Este tipo de hongo tiende a infectar la piel (conocida como dermatofito) y se manifiesta en los siguientes métodos específicos. Comienza en los extremos de las uñas y levanta la placa: se llama "onicomicosis distal". Este es el tipo más común de infección fúngica de las uñas en adultos y niños (90% de los casos).
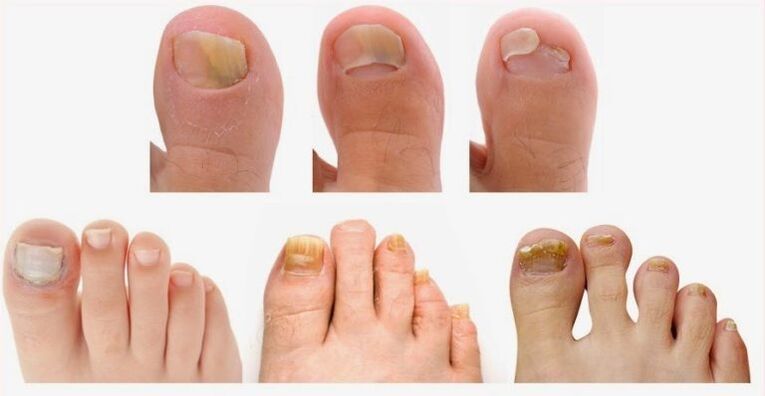
Es más común en los dedos de los pies, el pulgar suele ser el primero en influir. Los factores de riesgo incluyen edad de edad avanzada, natación, cargas deportivas, psoriasis, diabetes, miembros de la familia con una infección o un sistema inmune deprimido. Por lo general, comienza como un área incolora en la esquina del pulgar y se extiende lentamente a la cutícula. A menudo se acompaña de onicólisis. La causa más común es T.
Comienza en la base de la uña y levanta un clavo: se llama la "onicomicosis del tendón proximal". Este es el tipo menos común de daño fúngico (aproximadamente el 3% de los casos). Parece un tipo distal, pero comienza con una cutícula (base de la uña) y se extiende lentamente a la punta de la uña. Este tipo casi siempre se encuentra en personas con un sistema inmune dañado. Raramente es posible ver fragmentos debajo de la punta de la uña con esta condición, a diferencia de la onicomicosis distal de Sundrily. La causa más común es el molde T. rubrum y el dermatofito.
Levadura Onicomicosis: este tipo es causado por levadura llamada Candida, y no por el hongo de Trichophyton, nombrado anteriormente. Esto es más común en las uñas y es una causa común de uñas fúngicas. Los pacientes pueden estar asociados con paronyquia (infección por la cutícula). Candida puede causar uñas amarillas, marrones, blancas o engrosadas. Algunas personas que tienen esta infección también tienen hongos en la boca o paronichia crónica), que también está infectada con los poros. Onicomicosis de superficie blanca: en este estado de una uña, un médico a menudo puede limpiar el material de polvo blanco en la parte superior de la placa de uñas. Esta condición es más común en entornos tropicales y causada por un hongo bien conocido y trihofitii Managoff.
¿Qué pruebas utilizan los especialistas en salud para diagnosticar uñas de hongos?
Se demostró que solo un examen físico es un método poco confiable para diagnosticar uñas de hongos. Hay muchas condiciones que pueden hacer que las uñas se vean dañadas, por lo que incluso los médicos tienen un momento difícil. De hecho, los estudios han demostrado que solo alrededor del 50% - 60% de los casos de apariencia anormal de uñas fueron causados por un hongo. Por lo tanto, las pruebas de laboratorio casi siempre están indicadas. Algunas compañías de seguros incluso pueden solicitar una confirmación de una prueba de laboratorio para el diagnóstico para cubrir una medicina antimicótica. Se obtiene una placa de muestra cortando la uña o perforando un agujero en ella. Esta pieza se envía al laboratorio donde se puede pintar, cultivar o probar utilizando PCR (para identificar el material genético de los organismos) para identificar la presencia del hongo.
Si el resultado negativo de la biopsia se acompaña de una alta sospecha clínica, por ejemplo, las placas que son desgloses, blanqueadas, engrasadas y sueltas, esto requiere una segunda prueba debido a la prevalencia de resultados falsos negativos en estas pruebas. La mayoría de los medicamentos utilizados para tratar el hongo de las uñas tienen efectos secundarios, por lo que debe familiarizarse con las contraindicaciones.
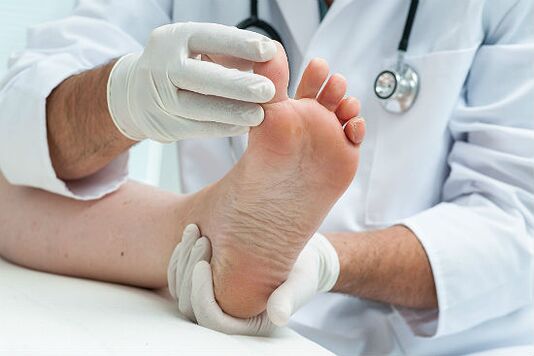
¿Qué especialistas tratan el hongo de las uñas?
Hay varios médicos que pueden proporcionar tratamiento del hongo de las uñas. El médico, dermatólogo u ortopedista tratante puede tratar el hongo de las uñas. Cualquiera de estos médicos puede proporcionar un diagnóstico adecuado y recetar medicamentos específicos para una infección por hongos. Un ortopédico o un dermatólogo pueden sacudir la capa superior de la uña o incluso eliminar parte de la uña.
¿Qué tratamiento de uñas fúngicas se requiere?
Las cremas y otras drogas relevantes son tradicionalmente menos efectivas contra los hongos de las uñas que los medicamentos orales. Esto se debe al hecho de que las uñas son demasiado complicadas para la penetración de aplicaciones externas. También es difícil adherirse a los esquemas de tratamiento locales. A menudo, estos medicamentos requieren aplicaciones diarias durante el período de tiempo hasta un año para ver los resultados. Una de las principales ventajas del tratamiento local es el riesgo mínimo de efectos secundarios graves e interacción con los medicamentos en comparación con la terapia oral.
La terapia antifúngica de coral opera en aproximadamente 50-75% de los casos, dependiendo del medicamento. Esto puede llevar de nueve a doce meses asegurarse de que funcionara o no, porque este es el tiempo que necesita para acumular la uña. Incluso cuando funciona la terapia, el hongo puede regresar en aproximadamente el 20-50% de los casos. Actualmente, la terapia antifúngica oral se considera la mejor herramienta para tratar hongos en las piernas debido a tasas de curación más altas y una duración más corta del tratamiento en comparación con la terapia local.
Hay varios métodos de tratamiento innovadores que aún se verifican:
- La terapia con láser o la terapia fotodinámica usan el uso de agentes activos de luz en una placa, seguido de una luz brillante de la longitud de onda correspondiente en la uña.
- El uso de la corriente eléctrica para ayudar a la absorción de fármacos antifúngicos relevantes en un clavo: también se llama iontofores.
- El uso de un esmalte de uñas especial que cambia el microclima de uñas para que sea inhóspito para el crecimiento del hongo: si funciona, puede ser una forma económica de tratar este problema en el futuro.
Una forma de finalmente deshacerse del hongo de las uñas es la operación. El tratamiento quirúrgico de la onhomicosis incluye la eliminación de uñas. Sin embargo, esto a menudo solo proporciona un alivio temporal, y la recaída es común si no se usan medicamentos antifúngicos adicionales (orales o locales) al mismo tiempo. Sin embargo, la eliminación quirúrgica puede justificarse si la uña tocada se asocia con otros factores, como lesiones o infecciones.
¿Es posible evitar la aparición de hongos en las uñas en las piernas?
Dado que el hongo realmente florece en áreas húmedas cálidas (por ejemplo, piernas sudorosas), hay ciertas áreas que deben evitarse o usarse con precaución. Se supone que las duchas, los vestuarios y las piscinas son fuentes de hongos, aunque no hay estudios que confirmen este hecho.
El barniz de uñas y las uñas acrílicas también hacen que un plato sea menos "respiración" y lo hacen más susceptible a la infección por hongos. Los hongos están en todas partes, en el aire, el polvo y el suelo. Las medidas higiénicas, como pulverizar calcetines y zapatos, son razonables, y quizás estas medidas incluso pueden ayudar un poco. Sin embargo, evitando las botas densas, no respiratorias o el género para las instalaciones deportivas, puede ser la mejor prevención. El lavado diario de las piernas y el secado entre los dedos puede ayudar a prevenir el hongo de las uñas. Los hongos se transfieren a mascotas, como gatos y perros. Sin embargo, a menudo no causan una enfermedad.
¿Cómo determinar el hongo de las uñas?
El tratamiento de las uñas fúngicas puede ser difícil y puede tomar hasta 18 meses. La reinfección y la reinfección son comunes (frecuencia de reinfección de 40% -70%). Un intento de eliminar o cambiar los factores de riesgo, si es posible, es importante para prevenir la infección. Las personas que tienen enfermedades médicas que las predisponen a lesiones fúngicas se pueden curar aún más por el hongo.
Consejos para la prevención del tratamiento del hongo de las uñas
El hongo causa solo 50% -60% de las uñas no inflantes normalmente. Es difícil notar inmediatamente la diferencia entre las diversas razones de las uñas blanqueadas (incluso para los médicos). La onicomicosis a menudo no se trata. Las razones por las cuales el tratamiento médico es necesario principalmente con las lesiones de la piel de las piernas o las uñas.

























